
Моё знакомство с диабетом
Моя история знакомства с сахарным диабетом, которой уже 24 года
Всем привет!
Этот текст я написал довольно давно, но пришло время немного его дополнить и показать его вам. С диабетом я уже за 24 года но так и не разучился “стесняться” своей болезни. Но зато я научился следить за собой, понял, что спорт не только помогает тебе хорошо выглядеть, но и брать сахар в “ежовые” рукавицы, которые мне помогли, так как за годы заболевания не приобрёл ни одного осложнения и зрение -100%!
Но начну по порядку. Я часто встречал высказывания о том, что диабет разрушил всю жизнь и зачастую так и бывает, но возможно мой “диабетический” путь подскажет вам, что не нужно сдаваться и это просто “пинок” от судьбы для вас, который только поможет в будущем
До болезни я был мальчиком-подростком, страдающим ожирением и не очень регулярно занимающимся спортом, любящим на ночь скушать сковородку картошки или 8 яиц на ней же пожаренных!
На фото разница меньше года.
 Диабет у меня обнаружили случайно, в подростковом кабинете, когда сдавал анализ мочи. Я очень похудел, много пил и много ходил в туалет, ну не мне вам рассказывать об этих симптомах! В начале все удивлялись моему быстрому похудению, но я как в фильме “Худеющий” начал переходить все нормальные показатели.
Диабет у меня обнаружили случайно, в подростковом кабинете, когда сдавал анализ мочи. Я очень похудел, много пил и много ходил в туалет, ну не мне вам рассказывать об этих симптомах! В начале все удивлялись моему быстрому похудению, но я как в фильме “Худеющий” начал переходить все нормальные показатели.
Вернёмся к нашему “барану”, то есть ко мне и моей маме. Она вообще человек доверчивый и любила проводить консультации не у докторов, а у соседок, которые конечно же все знают. И вот такая соседка посоветовала ни в коем случае не переводить меня на инсулин, посадить на диету, внимание – из НАВАРИСТОГО КУРИНОГО БУЛЬОНА И КАШИ! Это когда я в туалет ходил уже каждых пол часа и не мог утолить жажду никаким количеством воды. Неделька такой “лечебной диеты и я в стационаре с 3 плюсами ацетона. Вот теперь хочу сказать ОГРОМНОЕ СПАСИБО нашим врачам! Мне, парню 16 лет, эндокринолог сказала-это на всю жизнь и сладкого тебе вообще нельзя!(( Представьте себе парню в начале взрослой жизни такое в лоб! Это было тяжело и первых пол года страдала вся моя семья.
Поэтому, дорогие родители-такие “новости”, особенно в подростковом возрасте лучше сообщать совместно с психологом и выбор эндокринолога тоже должен быть-к сожалению не все они компетентны в современном диабете.
В двух словах – уважаемые родители, дети которых заболели сахарным диабетом, НЕ ПОКУПАЙТЕ ВОЛШЕБНЫХ ПЛАСТЫРЕЙ, КАПЕЛЕК И ТРАВОК, которые “навсегда излечивают” от этой болезни! Это не правда и у вас просто хотят обманом забрать ваши сбережения!
За эти деньги купите лучше систему непрерывного мониторинга глюкозы крови, помпу, научитесь сами и научите своего ребёнка правильному питанию и подбора инсулина под свою еду!
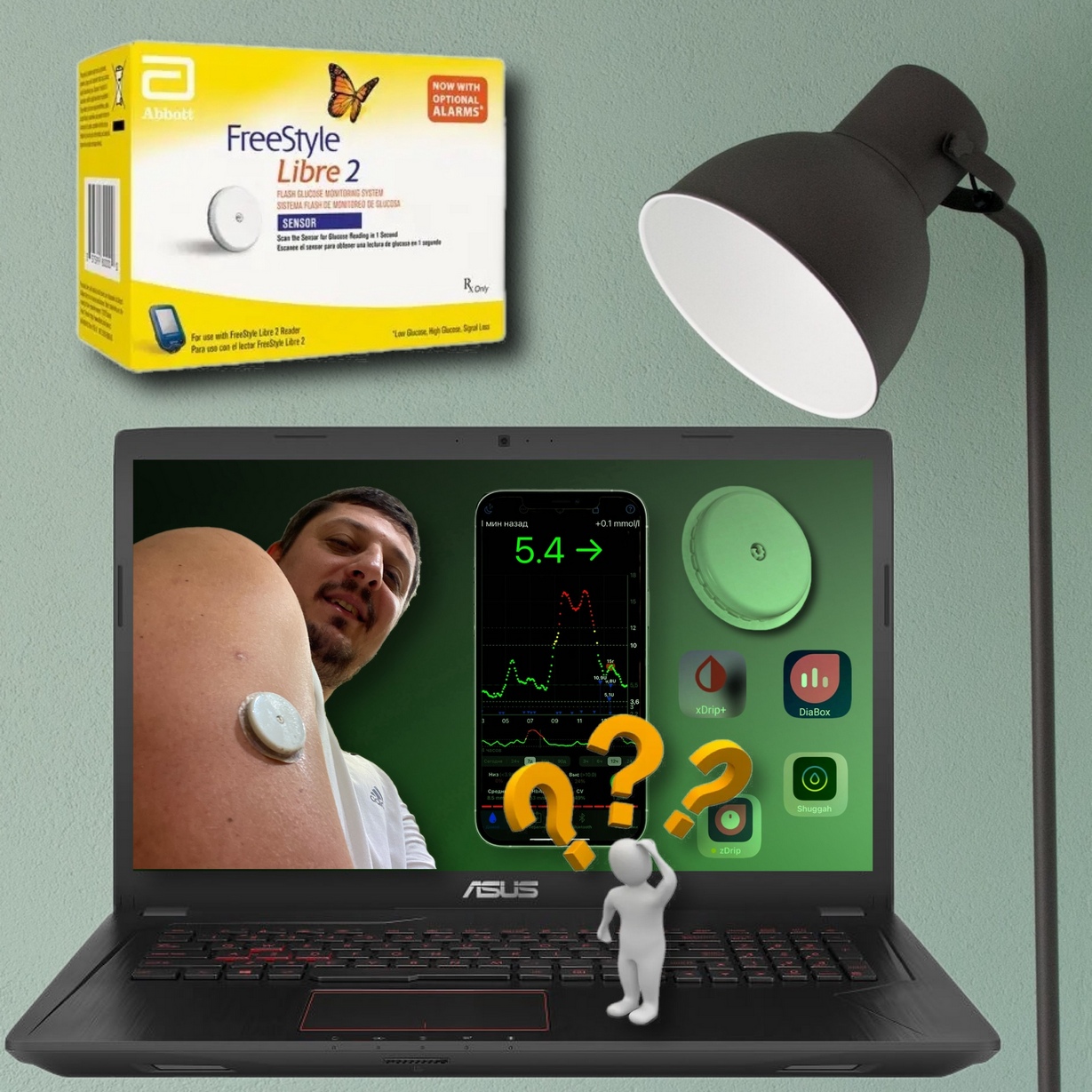
Сравнение разных систем мониторинга я рассказал в этом видео, но учитывайте, что ему уже больше года:
Дальше всё было интересно-именно благодаря спорту я познакомился со своей будущей женой, но это уже другая история и если вам зайдёт, обязательно продолжу!

В этой статье я расскажу какие виды сенсоров бывают у компании Abbot, чем их нужно считывать, как настроить телефон, удалённый доступ, нужен ли вам Ридер для полноценной работы и так далее.
“Разжую” все нюансы, также будут ссылки на мои посты в Инстаграм, статьи и видео для большей понятности.
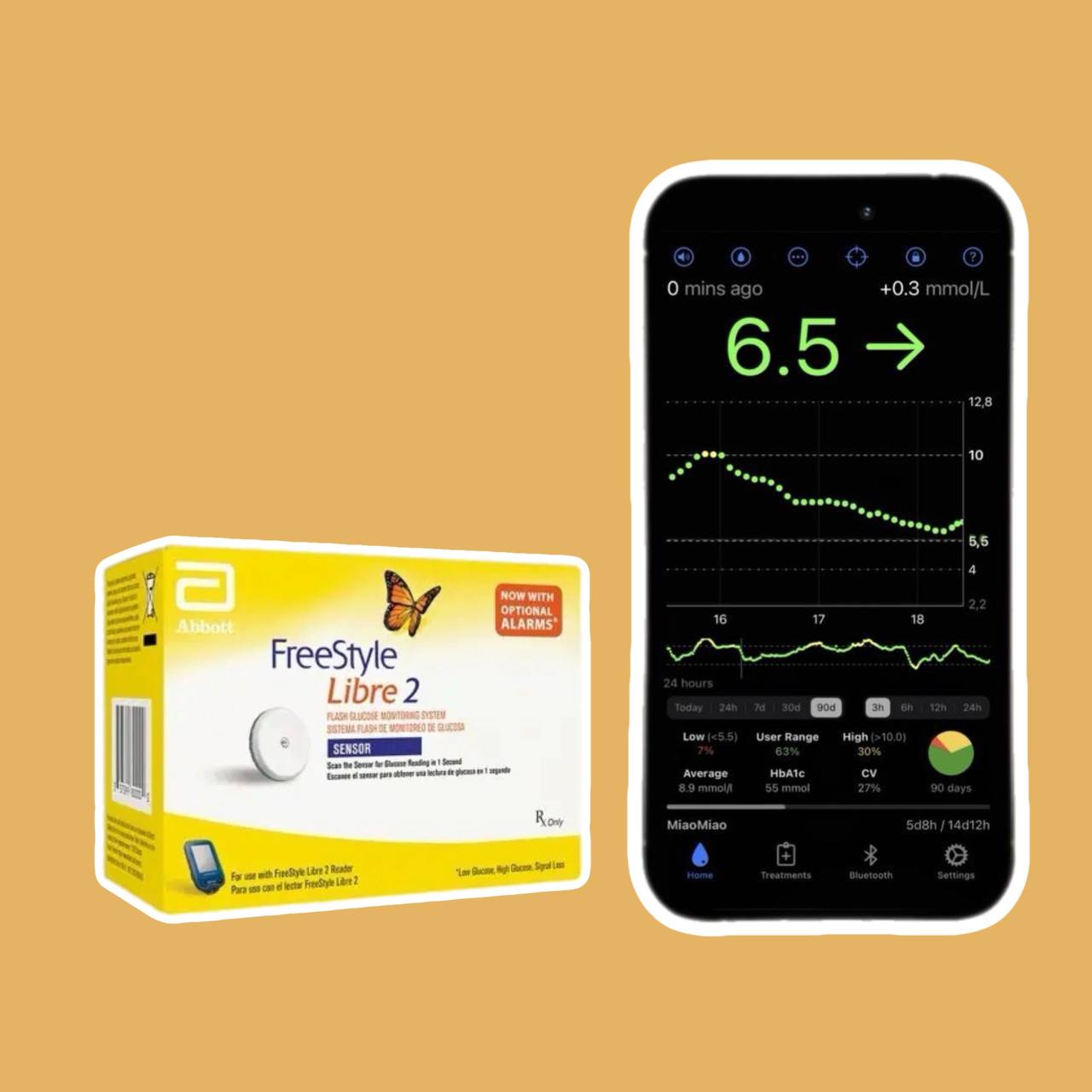
Виды сенсоров Freestyle Libre 1
Сразу отмечу, что сенсор Freestyle Libre 1 из коробки это флеш-мониторинг. Это значит, что для получения данных нужно поднести ридер или телефон с NFC к сенсору и только тогда вы увидите данные глюкозы крови. В самом сенсоре есть память на 8 часов и поднося устройство с специальным приложением мы считываем данные за время прошедшее с предыдущего считывания. Такое считывание имеет один существенный недостаток – мы узнаём нас сахар крови только прикладывая устройство к сенсору, а вся суть мониторинга в том, чтобы мы ориентируясь на стрелки (тренды) движения глюкозы могли предотвратить низкий или высокий сахар крови. Для усовершенствования этого мониторинга придумали:
Трансмиттеры – передатчики, устройства, который фиксируются на сенсоре, сами считывают данные и по блутуз передают их на ваш телефон, что позволяет настроить оповещения о высоком или низком сахаре крови и мы не пропустим эти нежелательные состояния.
Много споров возникает о разных сенсорах, которые представлены на рынке-одни лучше, другие хуже, одни перезапускаются, другие нет и т.д. – давайте разберём, где правда, а где придумали люди опираясь на слухи.
Все сенсоры от компании Abbot имеют разделение на регионы и считыватели (ридеры) или приложения LibreLink одного региона не будут считывать сенсоры другого региона.
Есть только одно исключение – патченое (исправленное) приложение LibreLink для Андроид, которое может работать с разными регионами (кроме США регион 02), его можно установить по ссылке не заботясь об изменении региона учётной записи. Это приложение подходит к Libre 1 и Libre 2, но не имеет возможности передачи данных на LibreLink UP или LibreLink View и если вам нужно передавать данные врачам или в клинику, нужно скачивать официальное приложение с региона сенсора.
Сенсоры одного региона считываются любыми устройствами (ридерами) или приложениями того же региона – например, если у вас сенсор из Турции или Китая, он без проблем будет считываться русским ридером или LibreLink.
Регионы сенсоров Freestyle Libre:
- 01 – Франция, Германия, Нидерланды, Чехия и другие страны Западной Европы;
- 02 – США, Канада;
- 04 – Новая Зеландия, Австралия;
- 08 – россия, Турция, Израиль, Кувейт, Китай, Саудовская Аравия, Бразилия, Мексика;
Регионы 01 и 08 – сенсоры перезапускаются и активируются без проблем сторонними приложениями.
Регион 02 – сенсоры не перезапускаются и активируются только приложением LibreLink скачанного с региона США или трансмиттером Bubbe, Bubble Mini установленном на сенсоре и подключенном к приложению DiaBox, как это сделать описано в моей инструкции по перезапуску сенсора, которая находится телеграмм-канале Diabetik Dima. в закреплённом сообщении.
 Libre Pro – активируется либо специальным Ридером либо трансмиттером Bubbe, Bubble Mini установленном на сенсоре и подключенном к приложению DiaBox (без трансмиттера сенсор активировать не сможете).
Libre Pro – активируется либо специальным Ридером либо трансмиттером Bubbe, Bubble Mini установленном на сенсоре и подключенном к приложению DiaBox (без трансмиттера сенсор активировать не сможете).
Для айфонов можно воспользоваться моей инструкцией по установке приложения LibreLink на свой Айфон от 7 и выше. Пароль от инструкции есть в моём телеграмм-канале Diabetik Dima.
Для Андроид можно посмотреть инструкцию по установке приложения Libre 3
Если вам будут говорить, что сенсоры Нидерландов или Германии лучше остальных-это не правда. Между сенсорами Европы (регион 01) и Азии (регион 08), может быть разница в структуре клея и в батарейке, которая используется в сенсоре. Сенсоры из россии после перезапуска работают меньше, чем из Европы (россия работает примерно 21-24 дня, Европа стабильно 24-28 дней).
Но принцип работы и точность совершенно одинакова и не слушайте, того, кто будет говорить вам обратное – ему просто нужно продать подороже вам этот сенсор.
В Украине наиболее распространены сенсоры из Франции, потому что цена закупки у них ниже чем в остальных странах ЕС.
Основные термины, которые нельзя путать:
Установка сенсора – установка сенсора на кожу с помощью пристреливателя, который идёт в комплекте с сенсором. Эту процедуру можно делать на любом сахаре крови, сам установщик выбрасывать не нужно, в нём находится игла, с помощью которой можно переустановить сенсор в случае его случайного срыва.
Активация сенсора – запуск в работу уже установленного на коже сенсора. Не активированный сенсор можно носить несколько дней и на батарейке сенсора это никак не скажется. После активации сенсор будет разогреваться 60 минут в программе LibreLink или на Ридере и если вы планируете считывать сенсор именно ними-во время разогрева сахар крови нужно держать без резких скачков, это избавить вас возможной неточности показаний во время эксплуатации.
При считывании сенсора сторонними приложениями – считывание сенсора возможно уже через 15 минут после активации (то есть разогрев будет не 60 минут, 15).
Рекомендуется (но это не обязательно) делать активацию сенсора через 6-12 часов после его установки, за это время усик приживётся под кожей и будет меньше проблем при эксплуатации сенсора.
Перезапуск сенсора – программный перезапуск времени работы сенсора после окончания срока его работы на второй срок, именно это позволяет нам экономить на сенсорах Либра 1. В этом процессе есть много нюансов, которые я расписал в этой статье.
Переустановка сенсора – физическая переустановка сенсора на другое место после случайного срыва или воспаления, это вам может и не понадобится, но это делать вы уметь должны. Лучше всего о переустановке сенсора рассказано в видео Семёна Кейзера
Чем считывать сенсоры Freestyle Libre 1?
Ридер – устройство для считывания сенсоров Freestyle Libre 1, которое значительно отстаёт от сторонних приложений на телефоне, но всё же имеет свои преимущества:
 Преимущества:
Преимущества:
- Может использоваться как глюкометр, но показания с глюкометра никак не влияют на график сенсора, совсем никак, даже если сильно отличаются.
- Есть специальные тест-полостки для определения ацетона в крови.
- Долго держит заряд – примерно неделю.
- Невозможно установить сторонние приложения – игры также, ребёнок не будет “зависать” в устройстве.
- Не требует долгой настройки.
Недостатки:
- Невозможно настроить удалённый доступ, чтобы сахар крови приходил на телефоны родителей.
- Невозможно калибровать – вносить изменения в график, если показания отличаются от глюкометра.
- После перезапуска сенсора – ридер скорее всего читать его не будет.
Конечно каждый принимает решение о своих приоритетах сам, но я считаю, что покупка Ридера не имеет смысла, так как он имеет много ограничений, которые легко обходятся телефоном с NFC, к тому же телефон “умеет” перезапускать сенсор, можно настроить передачу данных на телефоны родителей и если проблемы с точностью – калибровки могут исправить это в большинстве случаев.
Считывание сенсоров телефонами
 Телефон с NFC – имеет гораздо больше функций и возможностей, но его нужно настроить, установить нужные приложения и это многих ставит в тупик, так как бывает не очень просто найти все ссылки и инструкции и в этом я вам помогу чуть ниже.
Телефон с NFC – имеет гораздо больше функций и возможностей, но его нужно настроить, установить нужные приложения и это многих ставит в тупик, так как бывает не очень просто найти все ссылки и инструкции и в этом я вам помогу чуть ниже.
Какой телефон выбрать?
Если у вас есть уже телефон – пробуйте подключить его, если нет – выбирайте из Samsung или Xiaomi с NFC, эти телефоны наименее “капризны” к приложениям для мониторинга. Конечно телефоны других производителей также подходят, но некоторые модели работают не стабильно и если будете их брать, только по рекомендации у кого они не дают пропусков сигналов мониторинга. Особенно это касается ZTE, Honor, Huawei
Настройка телефонов Honor и Samsung:
Настройка Xiaomi и Samsung:
Сразу хочу сказать для мониторинга гораздо удобней телефон Андроид чем Айфон, так как там нет сильных ограничений и приложения можно устанавливать без проблем, но я рассмотрю все возможности в этой статье.
Для считывания телефоном сенсора он должен иметь NFC – что это такое можно узнать в этой статье.
Телефоны Андроид могут быть как с NFC так и без него, при чем одна и та же модель может иметь его и выпускаться без, обязательно уточняйте это при покупке.
На Айфонах NFC присутствует и может работать с сенсором начиная с Айфон 7 и выше.
Айфоны
Так как система у айфонов закрыта, поэтому возникают большие проблемы с установкой сторонних приложений, а “родное” приложение LibreLink не позволяет калибровать сенсор или подключить трансмиттер к нему.
С помощью NFC (без трансмиттера) сенсор можно считывать приложениями:
LibreLink – регион сенсора должен совпадать с регионом приложения. Для установки можно воспользоваться моей инструкцией по установке приложения LibreLink на свой Айфон от 7 и выше. Пароль от инструкции есть в моём телеграмм-канале Diabetik Dima.
Glucose Direct – довольно сырое приложение, но за неимением лучшего можно скачать его по этой ссылке (обязательно наличие в телефоне TestFlight, можно скачать в AppStore по ссылке)
DiaBox – приложение для трансмиттеров Bubble, Bubble Mini которое может считывать также сенсор с помощью NFC, но для его установки нужно найти человека, который с помощью платного сертификата разработчика подпишет вам это приложение через TestFlight.
Приложения для чтения сенсоров с помощью трансмиттеров:
Bubble, Bubble Mini:
- DiaBox – приложение для трансмиттеров Bubble, Bubble Mini с помощью которого можно активировать сенсор, перезапускать его, а также считывать сенсоры любых регионов, но для его установки нужно найти человека, который с помощью платного сертификата разработчика подпишет вам это приложение через TestFlight.
- Shuggah – единственное приложение, которое находится в App Store, компания из Украины подготовила документы для этого и всё получилось. Это полная копия приложения xDrip4iO5, которая регулярно обновляется. К приложению можно подключить множество разных устройств включая и трансмиттеры Bubble, Bubble Mini, есть и минусы-не умеет считывать сенсор без трансмиттера с помощью NFC. Имеет украинский и английский интерфейс, . Скачать можно по ссылке.
- xDrip4iO5 – оригинальное приложение от разработчиков, копией которого является Shuggah, но подписывать нужно с помощью TestFlight. Все новости о приложении можно узнать в группе Facebook.
- zDrip – ещё одно приложение для мониторинга, которое может работать с разными трансмиттерами и сенсорами Freestyle Libre (обязательно наличие в телефоне TestFlight, можно скачать в AppStore по ссылке) можно скачать по ссылке.
- Glucose Direct – довольно сырое приложение, но также поддерживает Bubble, можно скачать его по этой ссылке (обязательно наличие в телефоне TestFlight, можно скачать в AppStore по ссылке)
- Spike – старое приложение, которое к тому же нужно подписывать за деньги, не работающее с новыми устройствами – не рекомендую на него тратить деньги.
- Tomato – приложение для трансмиттеров Мяо, с помощью которого можно их обновить и считывать разные сенсоры, по функционалу уступает всем остальным, скачать можно по этой ссылке.
Андроид
Как я писал выше – телефон Андроид лучше Айфонов для мониторинга из-за открытости системы и приложения для мониторинга можно скачать в свободном доступе, но тут есть другая сторона медали, телефоны требуют тщательной настройки разрешений и без этого мониторинг не будет работать стабильно.
Практически все сторонние приложения для Андроид “умеют” считывать сенсор как по NFC так и с помощью трансмиттера при наличии NFC в телефоне.
Приложения для Андроид:
Xdrip+ – самое лучшее и  приложение для телефонов Андроид, которое имеет наиболее расширенный функционал и лучше всего использовать именно его, к сожалению на айфонах нет такого приложения и “яблочники” нервно курят в сторонке.
приложение для телефонов Андроид, которое имеет наиболее расширенный функционал и лучше всего использовать именно его, к сожалению на айфонах нет такого приложения и “яблочники” нервно курят в сторонке.
Приложение поддерживает любые сенсоры и трансмиттеры.
Инструкция от разработчиков.
Скачать официальную версию можно отсюда (как на фото), но она имеет ограничения на работу с перезапущенными сенсорами Freestyle Libre 1 и если у вас после перезапуска не идут данные в приложении или это произошло после сброса калибровок – вам нужно перейти на версию от Егора Калинкина. В его версиях упрощены настройки безопасности и именно они “глушили” показания сенсора после перезапуска, так как он на это не рассчитан.
Вы должны понимать, что использование сенсора после перезапуска требует большего внимания к его точности, так как проблем с этим возникает гораздо больше, чем на первом сроке работы.
У Егора Калинкина есть группа в телеграмм, где можно следить за выходом новых версий. Переход с одной версии на другую невозможен без удаления старой (как это сделать написано под каждой версией в группе телеграмм), настройки и историю при этом можно перенести, но иногда бывают сбои – будьте к этому готовы.
Если даже после установки крайней версии из группы Егора Калинкина у вас возникают проблемы с перезапущенными сенсорами Libre 1 – установите эту наиболее стабильную версию 1.05.21
Приложение Xdrip+ поддерживает любые трансмиттеры (для Atom нужна своя версия, которую требуйте от продавца).
Glimp S – приложение только для АКТИВАЦИИ сенсора, считывать данные с датчика не умеет, скачать можно с Google Play по этой ссылке. Если вы не можете найти это приложение в Google Play – значит у вас телефон без NFC.
Glimp – более простое чем Xdrip+, но гораздо менее функциональное приложение, которое можно скачать с Google Play (это его самое большое преимущество). Если у вас в телефоне есть модуль NFC вы можете скачать приложение из Google Play по этой ссылке.
Видео по Glimp можно посмотреть тут.
Но после перезапуска сенсора версия Glimp, скачанная из Google Play может не работать, тогда нужно установить эту версию и считывать сенсор ней (может работать параллельно, старую удалять не нужно).
Это приложение поддерживает трансмиттеры:
- Bubble
- Bubble Mini
- Miao 1, 2
- BluCon
Приложение Glimp не распознаёт такие сенсоры:
- Libre 2
- Libre 14 day USA
Tomato – приложение для трансмиттеров Мяо, с помощью которого можно их обновить и считывать разные сенсоры, по функционалу уступает всем остальным, скачать можно по этой ссылке. Не может считывать сенсор по NFC, только с помощью трансмиттера.
DiaBox – приложение для трансмиттеров Bubble, Bubble Mini с помощью которого можно активировать сенсор, перезапускать его, а также считывать сенсоры любых регионов. Приложение работает как с трансмиттерами так и без них по NFC .
За обновлениями приложения можно смотреть в Телеграм канале DiaBox
Если с последними версиями возникают проблемы – рекомендую установить апрельскую, она самая стабильная.
Как включить калибровки в DiaBox можно ознакомиться здесь.
Как активировать сенсор с помощью DiaBox можно ознакомиться здесь.
Как перезапустить сенсор с помощью DiaBox можно посмотреть в видео Семёна Кейзера.
Калибровка приложений
Калибровка приложения – это внесение данных с глюкометра, для того чтобы сделать их более точными.
Сенсор не может “врать”, потому что калибруете вы не сам датчик, а приложение, которым считываете и только от вас зависит точность показаний.
Но это действие имеет определённые правила, которые нужно знать, ведь не правильно внесённая калибровка принесёт только вред и тут не играет роль количество – не стоит при каждом замере сахара глюкометром вводить их в приложение мониторинга.
Ролик о калибровке:
Статья о калибровке приложения Xdrip+ – обязательна для прочтения!
Сразу скажу – Ридер или приложение LibreLink любого региона калибровать нельзя никаким образом. Полоски, которые вы вставляете в ридер для измерения крови не имеют отношения к калибровкам.
Для того, чтобы иметь меньше проблем с точностью показаний на официальных приложениях или ридере – активируйте сенсор через 5-12 часов после установки.
Устанавливать сенсор можно на любом сахаре крови, но во время разогрева (60 минут, которые идут после активации сенсора) сахар лучше держать ровным, так как в это время происходит самокалибровка датчика. Если проблемно “словить” ровный сахар днём у ребёнка – сделайте это ночью, когда он спит, для этого нужно просто приложить телефон или ридер к сенсору. Это больше касается тех, кто использует приложение LibreLink или Ридер, в другие можно просто внести калибровку.
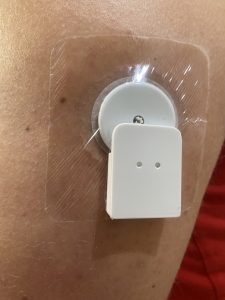
Трансмиттеры
Трансмиттеры – это устройства, которые фиксируются на сенсоре и по блутуз передают данные с сенсора на телефон.
Моё видео по трансмиттерам и как их выбрать:
Настройка трансмиттера Bubble Mini:
Фиксация трансмиттеров на сенсоре часть 1
Фиксация трансмиттеров на сенсоре часть 2:
Приобрести держатели для трансмиттеров в Украине можно на этом сайте.
Приобрести держатели для трансмиттеров в россии можно на этом сайте.
Перезапуск сенсоров Freestyle Libre 1
Сенсоры Freestyle Libre любой версии работают только 14 дней, а перезапуск сбрасывает этот период для электроники датчика и мы можем пользоваться ним ещё какое-то время. К сожалению 2 и 3 версии сенсоров не имеют такой возможности, поэтому Freestyle Libre 1 помогает нам существенно экономить за счёт перезапуска и поэтому эти датчики ещё настолько популярны.
Инструкция по перезапуску сенсоров Freestyle Libre 1 со всеми ссылками и инструкциями на украинском языке (ватникам не заходить, остальные могут перевести текст в Google Chrome)

У цій статті ти дізнаєшся, чому сенсор може відвалюватися, які методи фіксації існують і як підібрати оптимальний спосіб для своїх умов. Матеріал буде корисним як новачкам, так і досвідченим користувачам CGM.
Чому важлива фіксація сенсора
Під час повсякденного життя, тренувань, пересувань у транспорті або перепадів температур сенсор може зміститись або зірватись. Правильна фіксація допомагає:
-
зберегти сенсор на місці
-
уникнути випадкових зміщень
-
максимально використати весь термін служби
-
менше витрачати час на переклеювання
Основні способи фіксації сенсорів Freestyle Libre і Dexcom і китайських аналогів:
1️⃣ Тейпи (еластичні пластирі)
Що це:
Еластичні пластирі, які натягуються і тримають сенсор щільно на шкірі.
Переваги:
-
надійна фіксація під час активностей
-
працює під час потовиділення
-
може продовжити життя сенсора
Що важливо врахувати:
-
тейпи бувають різної ширини (5 , 7,5, 10 см)
-
клеїти тільки на суху, знежирену шкіру
-
можуть подразнювати шкіру при тривалому носінні
Наприклад, для Dexcom часто використовують 7,5 см, а для Libre та китайських сенсорів — 5 см.
На що звертати увагу при виборі тейпу
Параметри:
-
Як довго тримається на шкірі
-
Водовідштовхувальні властивості (пам’ятайте-водонепроникних тейпів не має, є вологостійкі, це занчить, що воду вони пропускають, але добре тримаються в ній на шкірі)
-
Гіпоалергенність
- Дизайн (більшість вибирає тілесний колір, так як він добре маскує сенсор, але також можна і виділитись за допомогою цього)
-
Ціна
Якщо шкіра дуже чутлива, варто обрати гіпоалергенні тейпи, які менше подразнюють.
⚠️ Важливо про водонепроникні пластирі
Деякі пластикові плівки не пропускають повітря, і хоча вони добре герметизують під час душу або в басейні, у випадку з Dexcom це може призвести до “парникового ефекту” — під плівкою накопичується волога, і дані сенсора можуть спотворитися або передача даних припинитися.
Тому такий тип фіксації не рекомендується використовувати довше 1–2 днів з Dexcom.
Додаткові поради щодо використання тейпів
З часом під тейпом шкіра може почати свербіти. Найчастіше це означає, що шкіра погано реагує на клей або матеріал пластиру.
У такому випадку можна спробувати гіпоалергенні тейпи. Вони значно рідше викликають подразнення і краще підходять людям із чутливою шкірою.
Коли потрібна додаткова фіксація сенсора або трансмітера?
У багатьох випадках сенсор можна не фіксувати додатковим тейпом, якщо тренування не передбачає інтенсивного кардіо або сильного потовиділення.
Якщо ж плануються:
-
тривалі кардіонавантаження
-
активні рухи руками
-
тренування з високою інтенсивністю
додаткова фіксація сенсора може значно зменшити ризик його відклеювання.
Як безпечно знімати тейпи
Разом із тейпами рекомендується використовувати спеціальні спреї для їх зняття, наприклад:
-
Tape Off
-
Niltac
-
Acutol
Після тривалого носіння тейпи можуть дуже щільно приклеюватися до шкіри. Через це їх зняття може бути неприємним або навіть болючим навіть для дорослої людини.
✅ Як правильно використовувати спрей
1️⃣ Обережно обприскати пластир
2️⃣ Уникати потрапляння на сенсор
3️⃣ Почекати 3–5 хвилин
4️⃣ Акуратно зняти тейп
5️⃣ Видалити залишки клею теплою мильною водою
Використання спрею допомагає зменшити подразнення шкіри та робить заміну сенсора значно комфортнішою.
Tape Off — спрей для безпечного зняття тейпів
Після кількох днів носіння тейп може дуже щільно приклеїтися до шкіри. Tape Off допомагає легко зняти пластир без подразнення та болю.
✔ Полегшує зняття тейпів
✔ Допомагає прибрати залишки клею
✔ Підходить для заміни сенсорів
Як використовувати: обприскати пластир, не потрапляючи на сенсор, зачекати 3–5 хвилин і акуратно зняти.
Еластичні бинти найчастіше використовують для фіксації сенсорів, особливо у дітей. Вони допомагають захистити сенсор від випадкового зривання під час активних ігор, спорту або рухливого способу життя.
⭐ У чому головна відмінність від тейпів
Еластичні бинти кріпляться самі до себе
Вони працюють за принципом липучки і не приклеюються безпосередньо до шкіри.
Тейпи приклеюються до тіла
Саме тому вони зазвичай фіксують сенсор міцніше.
⚖️ Переваги та недоліки
✅ Переваги еластичних бинтів
✔ Менше контакту клею зі шкірою
✔ Нижчий ризик подразнення
✔ Підходять для чутливої шкіри
✔ Можна використовувати повторно
✔ Комфортні під час активного руху
⚠️ Недоліки бинтів
▪ Фіксація менш надійна, ніж у тейпів
▪ Можуть сповзати під час сильного потовиділення
▪ Потребують правильного намотування
Яку ширину бинта обрати
Еластичні бинти бувають різних розмірів, але для фіксації сенсорів найзручнішими вважаються:
7,5 см — універсальний варіант
10 см — забезпечує максимально надійну фіксацію
Бинт шириною 5 см також можна використовувати, але:
доведеться робити більше витків навколо руки
фіксація може бути менш стабільною
Чи можна використовувати бинт повторно
Так, еластичні бинти допускають багаторазове використання.
Але важливо пам’ятати:
якщо бинт намок
якщо він розтягнувся
якщо втратив липкість
— його фіксуючі властивості значно погіршуються і бинт може сповзати. У таких випадках краще замінити його.
Поради щодо використання еластичних бинтів
✔ Намотуйте без надмірного натягу
Бинт повинен щільно тримати сенсор, але не передавлювати руку і не викликати дискомфорт.
✔ Робіть фіксацію навколо сенсора
Оптимально робити 2–3 витки вище та нижче місця встановлення сенсора — так бинт триматиметься набагато краще.
✔ Використовуйте бинт під час активних навантажень
Він особливо корисний під час:
-
тренувань
-
ігор
-
плавання
-
активного відпочинку
✔ Перевіряйте комфорт
Якщо з’являється тиск, оніміння або дискомфорт — бинт потрібно послабити або змінити спосіб фіксації.
✔ Слідкуйте за станом бинта
Зношений або мокрий бинт майже завжди гірше тримає сенсор.
Коли краще обрати бинт, а не тейп
Еластичний бинт буде кращим вибором якщо:
✔ шкіра схильна до подразнення
✔ сенсор встановлено дитині
✔ потрібна тимчасова фіксація під час спорту
✔ потрібно зменшити контакт клею зі шкірою
Це повʼязки, які не клеяться на шкіру, а обіймають руку або місце сенсора.
Переваги:
-
менше подразнюють шкіру
-
легко знімаються
-
не потрібно використовувати клейкі матеріали
Недоліки:
-
фіксація слабша, ніж у тейпів
-
можуть сповзати при активних рухах
Пластирі-плівки завдяки своїй клейкій основі дуже надійно фіксують сенсор або трансмітер і герметично закривають їх від зовнішнього середовища.
Такі пластирі являють собою прозору тонку плівку, яка накриває сенсор і приклеюється до шкіри навколо нього. Вони мають дуже сильний клей, який добре тримається і практично не піддається випадковому відклеюванню.
Додатковою перевагою є водонепроникність — пластир не пропускає воду, що особливо корисно під час водних процедур.
⭐ Найпопулярніші пластирі цього типу
Найвідомішим пластиром-плівкою є Tegaderm, але існує багато якісних аналогів різних виробників, у тому числі європейських та китайських.
Коли використовують пластир-плівку
Такий тип фіксації найчастіше застосовують:
✔ під час плавання
✔ при відвідуванні басейну або аквапарку
✔ для додаткової герметизації сенсора
✔ для фіксації сенсора під трансмітером або тримачем
⚠️ Особливості використання з різними сенсорами
✔ Freestyle Libre
Для сенсорів Freestyle Libre та китайських сенсорів без трансміттера пластир-плівка зазвичай підходить дуже добре і забезпечує надійну фіксацію.
❗ Dexcom G6, One і Sibionics 2 — важливе застереження
Для сенсорів Dexcom, One, Sibionics 2 використання пластирів-плівок може мати нюанси.
Проблема полягає в тому, що така плівка не пропускає повітря. Під нею може виникати так званий «парниковий ефект», через який під трансмітером накопичується волога.
Це може призвести до:
▪ неправильних показників сенсора
▪ втрати сигналу
▪ повного припинення передачі даних (особливо у Dexcom G6 з одноразовими трансмітерами)
Тому не рекомендується використовувати пластир-плівку з цими сенсорами більше ніж 1–2 дні поспіль.
Що робити, якщо з’явилась волога під трансмітером
Потрібно:
1️⃣ Зняти трансмітер
2️⃣ Акуратно протерти контакти спиртом
3️⃣ Дати контактам повністю висохнути
4️⃣ Встановити трансмітер назад
Який розмір пластиря обрати
Розмір пластиря має значення для надійної фіксації.
7×7 см
Підходить для сенсорів Freestyle Libre будь-якого покоління, Linx, Anytime 5p, Ottai
10×12 см
Зручно використовувати для Dexcom G6, Sibionics 2 або Freestyle Libre 1 з трансмітером.
✂️ Вирізані пластирі під сенсори
Зараз існують уже готові пластирі-плівки, вирізані під конкретні сенсори.
Вони:
✔ зручні у використанні
✔ добре тримають сенсор
✔ швидко наклеюються
Проте варто враховувати, що при інтенсивних тренуваннях або тривалому плаванні їх може вистачати не завжди.
Як правильно знімати пластир-плівку
Такі пластирі дуже щільно приклеюються до шкіри, тому їх зняття може бути неприємним.
Для безпечного зняття рекомендується використовувати:
спеціальні спреї для зняття пластирів
або жирне масло для тіла
Перед зняттям потрібно обробити пластир засобом і зачекати кілька хвилин, після чого акуратно його зняти.
Як правильно наклеїти та зняти пластир-плівку
Покрокову інструкцію можна переглянути у відео нижче:
Іноді після встановлення сенсора або тривалого використання фіксуючих матеріалів може з’являтися подразнення, почервоніння або дискомфорт у місці кріплення. У таких випадках хорошим рішенням можуть бути медичні пластирі.
Такі пластирі виготовляються з матеріалів, які значно рідше викликають алергічні реакції або подразнення шкіри.
⭐ Особливості медичних пластирів
Майже не викликають подразнення
Підходять для чутливої або проблемної шкіри
Можуть використовуватися як захисний бар’єр між сенсором і шкірою
Проте варто враховувати, що такі пластирі практично не тягнуться, тому поступаються тейпам за міцністю фіксації. Для надійного кріплення часто доводиться використовувати кілька смужок пластиря.
⚠️ Коли варто використовувати медичний пластир
Медичні пластирі можуть бути корисними, якщо:
✔ через кілька днів після встановлення сенсора з’явилося почервоніння
✔ виникло запалення або свербіж
✔ шкіра погано реагує на клей сенсора
✔ потрібно створити захисний бар’єр між шкірою та сенсором
У деяких випадках медичний пластир можна наклеїти під сенсор замість стандартного клею виробника.
⭐ Популярні медичні пластирі
Найбільш відомими представниками цього типу є:
Omnifix
Leofix
Вони добре підходять для людей із чутливою шкірою і часто використовуються як альтернатива стандартним пластирям сенсора.
✅ Переваги
✔ Комфортні для тривалого носіння
✔ Добре підходять для повсякденного використання
✔ Зменшують ризик алергічних реакцій
⚠️ Недоліки
▪ Менш клейкі порівняно з тейпами
▪ Можуть погано триматися при сильному потовиділенні
▪ Не підходять для інтенсивних тренувань
▪ Не рекомендуються для водних видів спорту
Практична порада
Якщо після встановлення сенсора з’являється подразнення, спробуйте:
1️⃣ Використовувати медичний пластир як підкладку під сенсор
2️⃣ Замінити стандартний пластир виробника на гіпоалергенний
3️⃣ Поєднувати медичний пластир із додатковою фіксацією бинтом або тейпом
Коли медичний пластир — найкращий вибір
Медичні пластирі особливо добре підходять для:
✔ дітей
✔ людей із чутливою шкірою
✔ тривалого носіння сенсора
✔ повсякденного використання без активного спорту
Іноді стандартний пластир сенсора починає відклеюватися раніше запланованого терміну. У таких випадках можна використовувати спеціальний клей для тимчасових татуювань, який добре підходить для додаткової фіксації сенсорів.
Найчастіше діабетична спільнота використовує клей Moonlight — він допомагає підклеїти сенсор, коли рідний пластир починає відставати від шкіри, та значно продовжує термін його використання.
Такий клей особливо необхідний під час фізичної переустановки сенсора — без додаткової фіксації сенсор зазвичай не тримається.
⭐ Переваги клею для сенсорів
✔ Надійно підклеює рідний пластир сенсора
✔ Допомагає продовжити термін використання датчика
✔ Підходить для додаткової фіксації тейпів і пластирів
✔ Рідко викликає подразнення або алергію
Види упаковки клею Moonlight
Клей випускається у двох форматах, кожен має свої особливості.
Скляна пляшечка з пензликом
✅ Зручно наносити клей
✅ Точне дозування
⚠️ Містить менше клею
⚠️ Пензлик може не діставати до дна — іноді доводиться використовувати ватну паличку
Тюбик
✅ Містить приблизно у 3 рази більше клею
✅ Зручно видавлювати
⚠️ Відсутній пензлик, що може трохи ускладнювати нанесення
⚠️ Правила використання клею для сенсорів
Щоб клей працював правильно і безпечно, важливо дотримуватись кількох правил.
✔ Куди наносити клей
На рідний пластир сенсора
На чисту та суху шкіру
Клей використовується для фіксації пластиру до шкіри, а не для приклеювання пластиру до пластикової частини сенсора.
✔ Час висихання
Після нанесення клею потрібно зачекати приблизно 5–7 хвилин, перш ніж приклеювати пластир або сенсор.
✔ Обмеження після нанесення
Не рекомендується приймати водні процедури мінімум 1 годину після використання клею.
✔ Використання у спеку
У спекотну погоду клей може працювати гірше. Перед нанесенням бажано:
перейти у прохолодне місце
дати шкірі охолонути і висохнути
✔ Додаткова фіксація
Клей можна використовувати для:
✔ підклеювання куточків тейпа
✔ фіксації додаткових пластирів
✔ підсилення фіксації сенсора
❗ Важливе застереження
Під час нанесення клею потрібно слідкувати, щоб він не потрапив на сенсорний елемент (усик сенсора), оскільки це може пошкодити датчик.
Практична порада
Клей найкраще працює саме для фіксації пластиру до шкіри. Для приклеювання пластиру до корпусу сенсора його використовувати не рекомендується.
❄️ Важлива порада щодо зберігання клею
Клей для фіксації сенсорів дуже чутливий до температури.
При замерзанні клей сильно згущується і після цього практично втрачає свої властивості.
У більшості випадків після переохолодження клей вже неможливо нормально використовувати — він стає як пластилін і втрачає свої клейкі властивості.
⭐ Як правильно зберігати клей
✔ Зберігати при кімнатній температурі
✔ Не залишати на морозі
✔ Не перевозити без утеплення взимку
✔ Давати клею прогрітися після транспортування
⚠️ Що робити, якщо клей переохолодився
Якщо клей став дуже густим після морозу, зазвичай він уже не відновлює свої властивості. У такому випадку краще використовувати новий флакон, щоб уникнути проблем із фіксацією сенсора.
Практична порада
Взимку під час доставки або перевезення клей бажано класти у внутрішню кишеню одягу або утеплений контейнер.
Коли клей для сенсорів особливо корисний
Клей варто використовувати якщо:
✔ пластир сенсора починає відклеюватися
✔ потрібно продовжити термін роботи сенсора
✔ проводиться переустановка датчика
✔ потрібна додаткова фіксація тейпів або пластирів
Як правильно перелити клей із тюбика у пляшечку
Клей має густу консистенцію, тому перелити його у флакон не завжди просто. Покрокову інструкцію можна переглянути у відео нижче:
Moonlight — клей для додаткової фіксації сенсорів
Спеціальний клей, який допомагає підклеїти рідний пластир сенсора або тейп, коли вони починають відклеюватися. Часто використовується для продовження терміну роботи датчика та під час переустановки сенсорів.
✔ Підсилює фіксацію сенсора
✔ Допомагає врятувати сенсор під час тренувань
✔ Рідко викликає подразнення шкіри
Важливо: наносити тільки на пластир або суху шкіру, не допускаючи потрапляння клею на сенсорний елемент.
Практичні правила фіксації сенсорів і тейпів
Щоб сенсор або інсулінова помпа трималися максимально надійно, важливо дотримуватися кількох простих, але дуже важливих правил.
⭐ Підготовка шкіри перед фіксацією
✔ Клей і тейп потрібно наносити тільки на чисту та суху шкіру
✔ Після нанесення клею не можна мочити місце встановлення мінімум 60 хвилин
⭐ Як правильно наносити клей
Використовуйте пензлик або ватну паличку
Рідний пластир сенсора притискайте чистою носовою хустинкою
Не притискайте пластир пальцями або паперовими серветками
️ Фіксація сенсора під час активних тренувань
При контактних або інтенсивних тренуваннях фіксацію сенсора часто потрібно посилювати додатковими тейпами або бинтами.
Проте важливо розуміти:
під час тренування можливий випадковий контакт із сенсором
тривале потовиділення може послабити клей
навіть якісний пластир може не витримати великих навантажень
«Аварійний набір» для тренувань
Багато користувачів CGM носять із собою спеціальний набір для швидкої фіксації сенсора.
Такий набір зазвичай включає:
✔ Флакон клею Moonlight (10 мл з пензликом)
✔ 2–3 шматки тейпа довжиною приблизно 20 см
✔ Спиртові серветки
Цей набір допомагає швидко врятувати сенсор, якщо він почав відклеюватися під час тренування.
Інструкція «Як врятувати сенсор»
Якщо під час тренування сенсор почав відклеюватися:
1️⃣ Одразу припиніть тренування
2️⃣ Ретельно витріть шкіру навколо сенсора
3️⃣ Зачекайте не менше 10 хвилин, поки припиниться потовиділення
4️⃣ Обробіть шкіру спиртовою серветкою
5️⃣ Нанесіть клей Moonlight на пластир сенсора
6️⃣ Зафіксуйте сенсор додатковим тейпом
7️⃣ Після повернення додому зачекайте приблизно годину перед душем
Такий підхід часто допомагає зберегти сенсор або Pod інсулінової помпи OmniPod.
Важливі поради з практичного досвіду
✔ Використовуйте спреї для зняття тейпів
Навіть якщо на початку використання тейпів шкіра реагує нормально, з часом може з’явитися подразнення. Спеціальні спреї допомагають знімати пластир без травмування шкіри.
✔ Реакція шкіри — сигнал до дії
Якщо з’являється:
▪ свербіж
▪ припухлість
▪ почервоніння
Потрібно:
акуратно зняти пластир
вимити шкіру водою з милом
нанести зволожуючий крем
✔ Підклеювання тейпа
Якщо тейп починає відклеюватися, його краї можна додатково обробити клеєм Moonlight.
✔ Обережно під час зняття тейпа
Під час зняття пластиру потрібно обов’язково притримувати трансмітер або сенсор, оскільки тейп дуже міцно прилипає до пластику пристрою.
Щоб уникнути випадкового відриву сенсора:
спочатку наклейте маленький шматочок тейпа на пластикову частину сенсора
після цього наклеюйте основний пластир
✔ Обережно зі спреями
Не допускайте потрапляння спрею для зняття пластирів на рідний пластир сенсора — це може призвести до його повного відклеювання.
Висновок
Дотримання цих правил може значно продовжити термін використання сенсора, зменшити ризик його втрати та зробити моніторинг глюкози більш комфортним і стабільним.
Контроль рівня цукру крові за допомогою систем моніторингу значно ефективніший і зручніший, ніж без них — тому правильна фіксація сенсора має велике значення.
Нижче ми зібрали відповіді на найпоширеніші питання щодо фіксації сенсорів глюкози, інсулінових помп та додаткових аксесуарів.

Діабет для новачків: Початок

Це перша частина серії для новачків. Якщо ти тільки починаєш розбиратись у діабеті — почни саме з неї.
Цукровий діабет на сьогодні не має повного лікування
Але з ним можна і потрібно навчитися жити
Цукровий діабет — це хронічне захворювання, яке можна ефективно контролювати.
За правильного підходу люди з діабетом живуть довго, активно та повноцінно.
Багато що залежить від знань, дисципліни та щоденних рішень — контроль у ваших руках.
Що таке цукровий діабет 1 типу?
✔️ Це аутоімунне захворювання, яке має генетичну схильність.
Імунна система помилково атакує та знищує бета-клітини підшлункової залози, що виробляють інсулін.
✔️ Зруйновані бета-клітини не відновлюються.
✔️ В організмі виникає абсолютна нестача інсуліну, тому людині необхідна довічна інсулінотерапія.
Як розвивається діабет 1 типу
Для розвитку СД1 необхідна наявність повного набору генів, які формують схильність до захворювання.
Але сама наявність генів не означає, що діабет обов’язково проявиться.
Пусковим механізмом може стати:
-
сильний стрес
-
інфекційне або інше захворювання
-
серйозне навантаження на організм
Гени можуть бути успадковані від обох батьків.
Захворювання розвивається лише за умови повної генетичної комбінації, а не через один окремий фактор.
| Родинний зв’язок щодо людини з СД1 | Середній ризик, % |
|---|---|
| Брати та сестри хворих | 4 – 5 |
| Батьки | 5 |
| Діти батька з діабетом | 3,6 – 8,5 |
| Діти матері з діабетом | 1,1 – 3,6 |
| Вік матері при народженні дитини > 25 років | 1,1 |
| Вік матері при народженні дитини < 25 років | 3,6 |
| Діти двох батьків із діабетом | 30 – 34 |
| Однояйцеві близнюки | 30 – 50 |
| Різнояйцеві близнюки | 5 |
| Діабет у брата/сестри та у дитини від хворого з батьків | 30 |
| Діабет у брата/сестри та одного з батьків | 12 |
| Діабет у брата/сестри та обох батьків | 40 |
| Загальний ризик у популяції | 0,2 – 0,4 |
Про генетику та різні типи діабету — простими словами
 Цукровий діабет 2 типу пов’язаний з іншими генами, ніж діабет 1 типу.
Цукровий діабет 2 типу пов’язаний з іншими генами, ніж діабет 1 типу.
Якщо один із батьків має СД2, імовірність того, що у дитини з віком може розвинутися СД2, становить приблизно 35%.
Важливо розуміти:
➡️ СД1 і СД2 — це різні захворювання.
Вони мають різні механізми розвитку та кодуються різними генами.
Тобто:
-
від батьків із СД2 не успадковується СД1
-
від батьків із СД1 не “передається” СД2
Що відомо про генетику СД1 на сьогодні
На даний момент усі гени, пов’язані з розвитком СД1, ще не вивчені повністю.
Однак вже відомо, що існують певні гени, які вказують на підвищену схильність до цього захворювання.
Сьогодні можна пройти спеціальне обстеження, яке:
-
визначає генетичну схильність до СД1
-
проводиться як у спеціалізованих діабет-центрах, так і в незалежних лабораторіях
Цей аналіз має назву:
«Дослідження спадкової схильності до цукрового діабету 1 типу за локусами системи HLA».
Отже розуміємо що:
-
Генетика — це схильність, а не діагноз
-
Наявність генів не означає, що діабет обовʼязково розвинеться
-
Раннє розуміння ризиків допомагає спостерігати, а не панікувати
Рання діагностика цукрового діабету 1 типу: які аналізи здати, коли ще немає симптомів
Цукровий діабет 1 типу (СД1) не виникає раптово.
Аутоімунний процес може тривати місяцями або роками, перш ніж з’являться перші симптоми та високі показники цукру крові.
Саме тому рання діагностика СД1 — це можливість:
-
виявити ризик заздалегідь
-
спостерігати стан у динаміці
-
уникнути раптової маніфестації та кетоацидозу
Що означає «рання діагностика СД1»
Рання або досимптомна діагностика — це виявлення аутоімунного процесу, а не самого діабету.
На цьому етапі:
-
рівень глюкози може бути нормальним
-
HbA1c часто в межах норми
-
людина почувається добре
Але імунна система вже атакує бета-клітини підшлункової залози.
Основні аналізи для раннього виявлення СД1
Антитіла — головний інструмент ранньої діагностики
Саме антитіла дозволяють виявити СД1 до появи симптомів.
1. Антитіла до GAD (anti-GAD)
Ключовий і найінформативніший аналіз.
-
часто з’являються за кілька років до діабету
-
можуть бути єдиним маркером на ранній стадії
-
підходять для дітей і дорослих
Позитивний результат означає підвищену схильність до СД1.
2. Антитіла до IA-2
Показують активніший аутоімунний процес.
-
часто з’являються ближче до маніфестації
-
разом з anti-GAD значно підвищують ризик розвитку СД1
3. Антитіла до ZnT8
Додатковий, але важливий маркер.
-
корисний, якщо інші антитіла сумнівні
-
часто позитивний у дітей
4. Антитіла до інсуліну (IAA)
Особливо актуальні:
-
у дітей
-
до початку інсулінотерапії
⚠️ Після початку інсулінотерапії аналіз втрачає діагностичну цінність.
Додаткові аналізи для контролю стану
5. C-пептид
Показує, скільки власного інсуліну ще виробляється.
-
на ранній стадії може бути нормальним
-
важливий для подальшого спостереження
6. Глюкоза крові натще
На ранніх етапах часто нормальна.
-
не підходить для виявлення ризику
-
використовується для контролю в динаміці
7. Глікований гемоглобін (HbA1c)
Також може залишатися в межах норми.
-
не виключає аутоімунний процес
-
не використовується як єдиний критерій
Якщо у вас є підозра про неправильну
Як оцінюється ризик розвитку СД1
Ключове правило:
-
1 позитивне антитіло → ризик підвищений, але помірний
-
2 і більше антитіл → високий ризик розвитку СД1 у майбутньому
Це підтверджено міжнародними дослідженнями та клінічною практикою.
Генетичні тести (HLA): чи потрібні?
HLA-типування:
-
показує генетичну схильність
-
не є діагностикою
-
не визначає, коли і чи взагалі розвинеться діабет
Використовується переважно:
-
у сім’ях із СД1
-
у дослідницьких програмах
Мінімальний набір аналізів для ранньої діагностики СД1
-
anti-GAD
-
IA-2
-
ZnT8
-
(для дітей) IAA
-
C-пептид — як базовий показник
Важливі моменти
-
Нормальний цукор не означає відсутність ризику
-
Антитіла можуть бути позитивними задовго до симптомів
-
Це не привід для паніки, а підстава для спостереження
-
Рання діагностика допомагає уникнути раптових ускладнень
Рання діагностика СД1 — це не про діагноз, а про усвідомлений контроль.
Знання про ризики дозволяє діяти спокійно, вчасно і без страху.
Чому при підозрі на діабет або порушення толерантності до глюкози варто встановити сенсор?
Навіть якщо аналізи ще не показують діабет, це не означає, що з рівнем глюкози все ідеально.
На ранніх етапах порушення можуть бути непостійними і не потрапляти в стандартні аналізи.
Саме тому при підозрі на діабет або порушення толерантності до глюкози корисно тимчасово встановити сенсор глюкози крові.
 Чому звичайних аналізів іноді недостатньо
Чому звичайних аналізів іноді недостатньо
Аналіз крові — це:
-
один вимір
-
один конкретний момент
А глюкоза в організмі змінюється протягом усього дня:
-
після їжі
-
під час фізичної активності
-
вночі
-
при стресі
Тому цілком можлива ситуація, коли:
-
цукор натще нормальний
-
HbA1c у межах норми
-
а після їжі виникають різкі піки, які ніхто не бачить
Що дає сенсор глюкози на ранньому етапі
Сенсор показує рівень глюкози цілодобово, без проколів пальця.
З його допомогою добре видно:
-
різкі підйоми цукру після їжі
-
нестабільність протягом дня
-
нічні коливання
-
реакцію організму на різні продукти
Фактично це реальна картина того, як працює обмін глюкози, а не окреме число в аналізі.
Чому це важливо саме при ранній діагностиці
При порушенні толерантності до глюкози:
-
цукор може підніматися на 1–2 години
-
потім повертатися в норму
-
і в лабораторних аналізах це просто не фіксується
Сенсор одразу показує:
-
чи є піки після їжі
-
наскільки вони високі
-
як швидко глюкоза повертається до норми
Це допомагає:
-
лікарю — краще оцінити ситуацію
-
людині — зрозуміти, що відбувається з організмом
Важливий момент
Сенсор глюкози:
-
❌ не ставить діагноз
-
✅ але допомагає виявити порушення на ранньому етапі
-
✅ і прийняти рішення щодо подальших обстежень
Це особливо корисно:
-
при спадковій схильності до діабету
-
при сумнівних або прикордонних аналізах
-
при незрозумілих симптомах (слабкість, різкі зміни самопочуття)
Отже:
-
Аналіз крові — це одна точка
-
Сенсор — це повна картина 24/7
-
Для раннього виявлення порушень сенсор дає набагато більше інформації
Моя думка про сенсори для новачків:
Посмотреть эту публикацию в Instagram
Ми підготували покрокові статті з налаштування різних сенсорів. Вони відкриваються лише клієнтам магазину — щоб інформація була актуальною і з підтримкою наших покупців.
Норми цукру крові та критерії компенсації діабету
Хто за що відповідає при діабеті
 Лікар у стаціонарі (лікарня)
Лікар у стаціонарі (лікарня)
Завдання лікаря в стаціонарі:
-
стабілізувати стан
-
підібрати орієнтовні дози інсуліну
У стаціонарі лікар рятує життя, а не робить ідеальну компенсацію.
За інформацією щодо компенсації діабету більшість людей звертаються до навчальних матеріалів і практичного досвіду.
Лікар у поліклініці
Завдання лікаря в поліклініці:
-
виписка рецептів на препарати та медичні вироби
-
направлення на аналізи та до спеціалістів
❗ Більше лікар зазвичай нічого не зобов’язаний робити.
Школа діабету
Завдання школи діабету:
-
навчити принципам компенсації
Але на практиці багато лікарів самі не мають достатнього досвіду компенсації, тому близько 95% людей з діабетом змушені навчатися самостійно — через інтернет, спільноти та досвід інших.
Вчіться у тих, у кого HbA1c не вище 6,5%, незалежно від стажу. Знання — завжди сила.
Головний принцип компенсації
Компенсація діабету — це зона відповідальності самої людини з діабетом.
Або діабетик це визнає, або компенсації не буде.
Чому потреба в інсуліні постійно змінюється
Потреба організму в інсуліні:
-
нестабільна
-
залежить від великої кількості зовнішніх і внутрішніх факторів
Людина з діабетом повинна:
-
самостійно відстежувати потребу в інсуліні
-
контролювати рівень цукру
-
оперативно коригувати дози, не відходячи від глюкометра або сенсора
Це:
-
24 години на добу
-
7 днів на тиждень
-
365 днів на рік
Тривалість і якість життя залежать тільки від вас.
Орієнтовні норми цукру крові
Натще / перед їжею / перед сном
-
3,9–6,2 ммоль/л (по плазмі)
-
або 3,5–5,5 ммоль/л (по цільній крові)
(різниця залежить від методу вимірювання)
Після їжі (на піку)
-
допускається підвищення на +2 ммоль/л від початкового
-
але не вище ниркового порогу — 8,0 ммоль/л
Через 2 години після їжі
(у деяких людей активність інсуліну може тривати 2–6 годин)
-
рівень цукру повинен повернутися до значення до їжі
Особливі рекомендації
Маленькі діти
Через:
-
високу чутливість до інсуліну
-
підвищений ризик гіпоглікемій
Рекомендовано:
-
нижня межа норми 5,0–6,0 ммоль/л
-
верхня межа — не перевищує нирковий поріг
Похилі люди та люди з ускладненнями
Для людей:
-
з тривалою декомпенсацією
-
з ураженням очей, судин, ніг
-
з проблемами серця або тиску
Також рекомендується:
-
не опускати нижню межу нижче 5,0–6,0 ммоль/л
-
головний акцент — безпека і стабільність
Таблиця: HbA1c та середній рівень цукру крові
| HbA1c, % | Середній цукор, ммоль/л |
|---|---|
| 4,0 | 3,8 |
| 4,5 | 4,6 |
| 5,0 | 5,4 |
| 5,5 | 6,2 |
| 6,0 | 7,0 |
| 6,5 | 7,8 |
| 7,0 | 8,6 |
| 7,5 | 9,4 |
| 8,0 | 10,2 |
| 8,5 | 11,0 |
| 9,0 | 11,8 |
| 9,5 | 12,6 |
| 10,0 | 13,4 |
| 11,0 | 14,9 |
| 12,0 | 16,5 |
| 13,0 | 18,1 |
| 14,0 | 19,7 |
| 15,0 | 21,3 |
| 15,5 | 22,1 |
Компенсація діабету — це не:
-
лікар
-
не таблетки
-
не «один раз налаштувати»
Це щоденна робота людини з діабетом, яка напряму визначає:
-
якість життя
-
ризик ускладнень
-
майбутнє здоров’я
Компенсація діабету — це коли контроль стає звичкою
Компенсація діабету — це не випадковість і не «пощастило з організмом».
Це свідомий вибір: або йти шляхом контролю, або жити так, як простіше зараз — з наслідками потім.
Time in Range (TIR) — час у цільовому діапазоні
Time in Range (TIR) — це відсоток часу, коли рівень цукру крові перебуває в цільовому діапазоні.
Досягти адекватного TIR можливо лише при постійному моніторингу (сенсор глюкози).
Загальноприйняті рекомендації:
-
≥70% часу — у цільовому діапазоні 3,9–10,0 ммоль/л
-
<4% часу — у зоні гіпоглікемій
-
<1% часу — нижче 3,0 ммоль/л
Доведено: кожні +5% до TIR значно знижують ризик:
-
мікросудинних ускладнень
-
серцево-судинних подій
HbA1c (глікований гемоглобін)
-
Ціль: до 6,5%
-
Ідеально: 5,7%, якщо без частих гіпоглікемій
Що означають цифри:
-
6,0–6,5% — підвищений ризик розвитку ускладнень
-
чим вищий HbA1c, тим вищі ризики для судин, очей, нирок і нервової системи
Нирковий поріг глюкози
Нирковий поріг — рівень цукру, після якого глюкоза починає виводитися з сечею.
-
зазвичай 8,0–10,0 ммоль/л
⚠️ Постійно доходити до верхньої межі не рекомендується
Навіть якщо спочатку «нічого не відчувається», з часом:
-
нирковий поріг може знижуватися
-
контроль цукру стає складнішим
Тримати цукор 6,0–7,0 ммоль/л значно безпечніше в довгостроковій перспективі.
Холестерин
Загальні орієнтири:
-
Загальний холестерин ≤4,7 ммоль/л
⚠️ Важливо розуміти:
-
єдиної «нормальної» цифри холестерину для всіх не існує
-
норми залежать від:
-
віку
-
артеріального тиску
-
куріння
-
наявності діабету
-
серцево-судинних ризиків
-
Одна й та сама цифра холестерину:
-
для однієї людини — допустима
-
для іншої — потребує дієти
-
для третьої — медикаментозної терапії
Артеріальний тиск
Цільові показники:
-
≤115/75 мм рт. ст.
За сучасними рекомендаціями європейських та американських кардіологічних товариств:
-
120/80 вже розглядається як гіпертензія
-
ризик ураження судин починає зростати вже після 115/75
Навіть невелике, але стабільне перевищення — привід не ігнорувати показники.
Важливо: індивідуальний підхід
Критерії компенсації не однакові для всіх.
Вони істотно відрізняються для:
-
дітей різного віку
-
підлітків
-
жінок під час вагітності
-
людей з гормональними порушеннями
-
людей з ускладненнями
-
літніх людей
Тому консультуватися щодо компенсації найкраще з тими, хто:
-
у схожому віці
-
має подібний спосіб життя
-
перебуває в схожих умовах (робота, навантаження, режим)
Компенсація діабету — це:
-
не «один аналіз»
-
не «одна порада»
-
не «раз налаштувати»
Це щоденний вибір між:
-
короткочасною зручністю
-
довгостроковим здоров’ям
Як уникнути ускладнень при діабеті?
❗ Тільки нормоглікемія — і нічого зайвого
Чарівних таблеток від ускладнень не існує.
Так само як у здорових людей без діабету немає ускладнень від високого цукру (бо він у нормі),
так і в людини з діабетом, яка тримає рівень цукру в межах норми, ускладнення не розвиваються.
Це не теорія — це доведена практика.
Що каже сучасна ендокринологія
Профілактика ускладнень діабету та серцево-судинних катастроф тримається на трьох основах:
-
Рівень цукру крові
-
Артеріальний тиск
-
Рівень ліпідів (холестерин)
Якщо ці показники в нормі — жодні крапельниці, таблетки, “судинні” препарати чи вітаміни не потрібні.
Якщо ці показники далеко від норми — жодні крапельниці, таблетки чи вітаміни не допоможуть.
Без контролю основ — усе інше не має сенсу.
Про вітаміни та “профілактику”
Людям, які:
-
нормально харчуються
-
не голодують
-
не сидять на модних обмежувальних дієтах
приймати синтетичні вітаміни “для профілактики” не потрібно.
Коли вітаміни можуть бути потрібні:
-
тільки за результатами аналізів
-
строго для корекції конкретного дефіциту
-
зазвичай у форматі монотерапії, а не “все одразу”
❗ Вітаміни без підтвердженого дефіциту — не користь, а шкода.
Мультивітаміни — не для всіх
Мульти- та полівітамінні комплекси можуть бути виправдані лише при конкретних станах, наприклад:
-
вроджений або набутий імунодефіцит
-
ВІЛ-інфекція
-
імуносупресивна терапія
-
декомпенсований діабет
-
хронічний алкоголізм
Для здорової людини — вони не потрібні.
Важливий факт
Людина з діабетом, яка тримає цукор у нормі,
нічим не відрізняється від здорової людини —
окрім необхідності вводити інсулін.
Без перебільшень. Без “але”.
Що реально тримає цукор у нормі
Не таблетки і не “чистка судин”, а:
-
точний підрахунок вуглеводів
-
правильні коефіцієнти на їжу
-
урахування глікемічного індексу
-
правильно підібраний базальний інсулін
-
швидка корекція доз при змінах
Саме це = стабільні цукри.
Якщо коротко:
-
немає нормального цукру → будуть ускладнення
-
є нормальний цукор → ускладнень не буде
Усе інше — другорядне.
Що таке Медовий місяць?
Що таке «медовий місяць»
Медовий місяць — це період після виявлення діабету та початку інсулінотерапії,
коли потреба в інсуліні тимчасово зменшується.
Простими словами:
це короткий етап, коли підшлункова залоза ще частково працює і допомагає організму виробляти власний інсулін.
Як може проявлятися медовий місяць
Існує кілька варіантів перебігу:
-
інсулін тимчасово не потрібен зовсім
-
потрібна дуже мала доза короткого інсуліну (1–2 одиниці на добу)
-
потрібні мінімальні дози короткого інсуліну (0,5 од. на їжу)
-
потрібні мінімальні дози і базального, і болюсного інсуліну
Усе це — нормальні варіанти медового місяця.
Скільки триває медовий місяць
Тривалість дуже індивідуальна:
-
від 1–2 тижнів
-
до кількох років
-
а в декого він не настає взагалі
Це залежить від:
-
залишкового резерву бета-клітин
-
швидкості автоімунного процесу
❗ Важливо розуміти:
автоімунний процес не зупиняється, і рано чи пізно:
-
залишкові клітини гинуть
-
потреба в інсуліні зростає
-
дози стабілізуються на постійному рівні
Чому на початку все здається «занадто легким»
У перші роки після діагнозу:
-
компенсація часто дається легко
-
навіть прості продукти (крупи, фрукти, помідори, іноді випічка)
можуть майже не впливати на цукор
Але з часом:
-
резерви організму виснажуються
-
підшлункова перестає «підстраховувати»
-
будь-яка помилка стає помітною
Починаються:
-
різкі підйоми цукру
-
швидкі провали
-
складність утримати стабільний графік
Чому з часом контроль стає складнішим
Коли власного інсуліну майже не лишається:
-
кожна одиниця інсуліну має значення
-
помилки в підрахунку їжі вже не «прощаються»
-
компенсація вимагає уважності до деталей
Саме в цей період:
-
важливо чітко рахувати вуглеводи
-
правильно налаштовувати коефіцієнти
-
своєчасно коригувати дози
Головне правило інсулінотерапії
Інсулін вводять лише за реальною потребою організму.
Є потреба — колемо.
Немає потреби — не колемо.
Інсулін — це не «на всякий випадок», а точний інструмент для досягнення нормального рівня цукру.
Медовий місяць:
-
не означає, що діабет «пройшов»
-
не гарантує легкий контроль назавжди
-
не скасовує навчання компенсації
Це тимчасовий період, який потрібно:
-
використати для навчання
-
зрозуміти роботу інсуліну
-
підготуватися до повноцінної компенсації в майбутньому
Користувачі інсулінових помп часто бачать два варіанти роботи: Pump Control і AndroidAPS. Через схожі назви створюється враження, що це різні системи, але насправді це різні режими роботи однієї екосистеми.
Розберемося чітко і без плутанини.
Кому підходить ця стаття?
Ця стаття буде корисною якщо ви:
-
тільки починаєте знайомство з AndroidAPS
-
використовуєте інсулінову помпу і хочете перейти на “петлю”
-
не розумієте різницю між Pump Control і AndroidAPS
-
налаштовуєте систему для дитини або підлітка
-
плануєте запуск замкненого контуру і хочете зрозуміти етапи переходу
-
вже користуєтесь Pump Control і думаєте, чи варто переходити на AndroidAPS
Що ви дізнаєтесь за 5 хвилин читання?
Після прочитання статті ви зрозумієте:
-
у чому реальна різниця між Pump Control і AndroidAPS
-
як працює автоматичний режим у “петлі”
-
коли безпечно переходити на AndroidAPS
-
який режим краще підійде новачкам
-
які типові помилки роблять користувачі під час переходу
Перелік сумісних інсулінових помп:
AndroidAPS та Pump Control отримує команди з Android-телефону та передає їх безпосередньо по Bluetooth або через додатковий зовнішній «міст» (щоб “перевести” сигнал) на помпу.
Це дозволяє алгоритму керувати подачею інсуліну автоматично.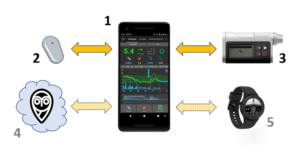
Підтримувані помпи AndroidAPS та Pump Control:
Помпи з прямим Bluetooth (без додаткових пристроїв)
Ці моделі здатні з’єднуватись із телефоном напряму через Bluetooth, тому для роботи AAPS не потрібні додаткові коробочки-місти:
- Accu-Chek Combo
- Accu-Chek Insight
- DanaR
- DanaRS
- Dana-i
- Diaconn G8
- EOPatch2
- Omnipod DASH
- Medtrum Nano
- Medtrum 300U
- Equil 5.3
✅Помпи Medtronic потребують для роботи з ААПС спеціальний пристрій “Райлі”, він в свою чергу може бути різних видів – Orange, DiaLink, MiniLink та інші.
Драйвер не працює з новими моделями, включно з усіма моделями, що закінчуються на G
(530G, серія 600 [630G, 640G, 670G], серія 700 [770G, 780G] тощо).
Для роботи з AndroidAPS (AAPS) підходять наступні комбінації моделей і прошивок:
- 512 / 712 — будь-яка версія прошивки
- 515 / 715 — будь-яка версія прошивки
- 522 / 722 — прошивка 2.4 або нижче
- 523 / 723 — прошивка 2.4 або нижче
- 554 / 754 (версія для ЄС) — прошивка 2.6A або нижче
- 554 / 754 (канадська версія) — прошивка 2.7A або нижче
Перелік сумісних сенсорів цукру крові:
Dexcom
- Dexcom G7 — можна через xDrip+ або Juggluco
- Dexcom G6 — через xDrip+ або BYODA
- Dexcom ONE / ONE+ — через xDrip+ або Juggluco
Abbott FreeStyle (Libre)
- FreeStyle Libre 3 / 3+ – через Juggluco (з xDrip+ не обов’язково, але можна)
- FreeStyle Libre 2 / 2+ – через Juggluco, DiaBox та OOP2 та xDrip+ ( xDrip не може напряму працювати з сенсорами Libre 2,3)
- Libre 1 — тільки з трансміттером через xDrip+ або з додатковими рішеннями (Diabox чи подібні)
Китайські сенсори:
- Sibionics 1,2 – через Juggluco та xDrip+ (якшо потрібно).
- Linx, Aidex X – через патчений додаток Linx цукри ідуть в Xdrip+ і звідти в AndroidAPS.
- Ottai – можна відправляти цукри напряму в ААПС, можна в Xdrip+, там калібрувати і звідти в AndroidAPS.
- Anytime 5p – через патчений додаток Anytime цукри ідуть в Xdrip+ і звідти в AndroidAPS.
- iCan – через патчений додаток iCan цукри ідуть в Xdrip+ і звідти в AndroidAPS.
Eversense — через xDrip+ чи спеціальні розширення.
Це означає: якщо дані з сенсора можна прочитати через сторонній додаток і передати в AndroidAPS або Pump Control— система прийме їх.
Важливо: AndroidAPS та Pump Control не підключається напряму до сенсора з коробки — зазвичай використовується додаток-“міст” (xDrip+, Juggluco), який транслює дані в AAPS.
Що таке Pump Control?
Pump Control — це режим, у якому телефон використовується як дистанційний пульт управління інсуліновою помпою.
У цьому режимі:
-
болюси вводяться вручну
-
базал змінюється вручну
-
рішення про дозу приймає користувач
-
автоматичного алгоритму немає
- є прогнози і рекомендації, які допомагають в компенсації ваших цукрів
Фактично це класична помпова терапія, але з більш зручним керуванням через смартфон і розрахунками на основі ваших коефіцієнтів і прогнозу цукру крові, що значно спрощує підрахунок інсуліну на їжу, якщо все внесене правильно.
Не треба недооцінювати керування помпою з телефону, адже для введення інсуліну вам не потрібно витягати пому – вона спокійно висить на вас, а телефон у нас завжди в руках, це починаєш розуміти, тільки почавши користуватися системою.
Pump Control часто використовується:
-
під час початкового налаштування системи
-
на етапі проходження цілей
-
як тимчасовий режим перед запуском AndroidAPS
- як пульт для безпровідних помп, замість рідного PDM
- як пульт для провідних помп для зручності
Переваги
-
простіший запуск
-
мінімальні ризики неправильних автоматичних розрахунків
-
зручне дистанційне керування помпою
-
хороший варіант для етапу навчання
Недоліки
-
немає автоматичних корекцій
-
більше ручної роботи
-
не використовує потенціал CGM повністю
-
нічні коливання залишаються без автоматичного контролю
Що таке AndroidAPS (петля)?
Можливості
AndroidAPS — це система автоматичного керування інсуліном, яка працює на смартфоні Android і взаємодіє з помпою та сенсором глюкози.
Основні можливості:
-
автоматична зміна базальної подачі інсуліну кожні кілька хвилин
-
автоматичні мікроболюси
-
прогноз глюкози на основі трендів CGM
-
автоматичне запобігання гіпо та гіперглікеміям
-
профілі, тимчасові цілі, автоматизації
-
дистанційний моніторинг через Nightscout
- дистанційне введення інсуліну
-
можливість повністю автоматизованої терапії після правильного налаштування
Фактично AndroidAPS працює як напіватоматичний контролер терапії, який постійно підлаштовує інсулін під поточний стан організму.
Переваги
-
значно менше ручних корекцій
-
стабільніший рівень глюкози
-
менше нічних гіпо та гіпер
-
можливість гнучких автоматичних налаштувань
-
високий рівень персоналізації алгоритму
- дистанційне введення інсуліну за допомогою смс-команд
Недоліки
-
потребує навчання і проходження цілей
-
залежить від стабільності Bluetooth і CGM
-
неправильні базали або коефіцієнти можуть погіршити результати
-
початкове налаштування займає час
-
потрібне розуміння принципів роботи системи
Коли переходити на AndroidAPS?
Перехід на “петлю” має сенс, коли:
-
стабільно працює сенсор
-
правильно виставлені basal / ISF / CR
-
завершені Цілі
-
користувач розуміє логіку роботи системи
Після запуску AndroidAPS значно зменшується кількість ручних корекцій, нічних підйомів і різких коливань глюкози.
Що обрати?
Практичний алгоритм простий:
-
новачок → Pump Control
-
досвідчений користувач → AndroidAPS
-
максимальна компенсація → тільки loop
У реальному житті Pump Control — це етап навчання, а AndroidAPS — робочий режим, у якому користувачі залишаються надалі.
Кому НЕ варто запускати AndroidAPS (поки що)?
AndroidAPS — потужний інструмент, але це не “поставив і забув”. Є ситуації, коли з “петлею” краще не поспішати.
❌ Якщо не розумієш базових принципів помпової терапії
Якщо поки що не дуже зрозуміло:
-
що таке базал
-
як працює болюс
-
що таке IOB, DIA, ISF, CR
— запуск AndroidAPS буде більше шкодити, ніж допомагати. Алгоритм не “вгадує”, він працює з тими цифрами, які ти в нього заклав.
❌ Якщо профілі налаштовані «на око»
Неправильні:
-
базальні профілі
-
коефіцієнти вуглеводів
-
фактор чутливості
“Петля” почне автоматично робити помилки.
AndroidAPS не виправляє криві налаштування — він їх підсилює.
❌ Якщо сенсор працює нестабільно
Проблеми типу:
-
часті втрати сигналу
-
великі розбіжності з глюкометром
-
“зависання” даних
Для системи це критично. Алгоритм приймає рішення тільки за даними CGM. Погані дані = погані рішення.
❌ Якщо не пройдені Цілі
Objectives — це не “галочки для галочки”.
Вони потрібні, щоб:
-
людина розуміла, що саме робить система
-
зменшити ризики помилок
-
поступово відкрити автоматичні функції
Пропуск цього етапу — найчастіша помилка новачків.
❌ Якщо очікуєш “магію без участі”
AndroidAPS:
-
не скасовує болюси на їжу
-
не читає думки
-
не знає, що ти пішов тренуватись або з’їв піцу
Це помічник, а не заміна відповідальності.
❌ Якщо телефон і Bluetooth працюють нестабільно
Проблеми з:
-
агресивним енергозбереженням
-
старим або слабким смартфоном
-
постійними розривами Bluetooth
→ нестабільна робота “петлі”, пропуски команд, помилки.
Що робити замість цього
Якщо впізнав себе хоча б у 1–2 пунктах:
-
Почни з Pump Control
-
Відпрацюй базали і коефіцієнти
-
Переконайся, що CGM стабільний
-
Пройди Цілі
-
І тільки потім запускай AndroidAPS
Це не повільно. Це розумно.
AndroidAPS — дуже сильний інструмент.
Але в непідготовлених руках він може погіршити компенсацію.
Pump Control — не крок назад.
Це нормальний етап навчання, який проходять майже всі, хто потім успішно користується loop.
Загальний висновок
Найпоширеніші питання:
1. Чим Pump Control відрізняється від AndroidAPS?
Pump Control — це дистанційне керування помпою вручну, тоді як AndroidAPS автоматично регулює подачу інсуліну за даними сенсора.
2. Чи можна використовувати AndroidAPS без “петлі”?
Так, “петлю” можна не закривати і додаток буде працювати у режимі Pump Control.
3. Чи потрібно починати з Pump Control перед запуском AndroidAPS?
У більшості випадків так, оскільки це дозволяє правильно налаштувати профілі і пройти навчальні Objectives.
4. Чи безпечний перехід на AndroidAPS “петлю”?
Перехід безпечний за умови правильних налаштувань профілів, стабільної роботи сенсора і завершення цілей.
5. Чи працює Pump Control без сенсора глюкози?
Так, тому що цей режим не використовує автоматичні алгоритми, але увас не буде прогнозів і розрахунків.
6. Чи потрібен сенсор для AndroidAPS?
Так, для роботи замкненого контуру система повинна отримувати дані CGM.
7. Чи можна повернутися з AndroidAPS до Pump Control?
Так, користувач у будь-який момент може вимкнути “петлю” і перейти в ручний режим.
8. Чи зменшує AndroidAPS кількість нічних гіпо і гіпер?
У більшості користувачів автоматичні корекції значно покращують стабільність глюкози.
9. Який режим краще для дітей — Pump Control чи AndroidAPS?
Після правильного налаштування AndroidAPS зазвичай забезпечує більш стабільні показники, але запускати його потрібно тільки після навчання.
10. Чи складно перейти з Pump Control на AndroidAPS?
Перехід не складний, якщо вже налаштовані базали, коефіцієнти і виконані всі навчальні етапи системи, але проходження цілей може заняти 1-2 місяці.



























Останні коментарії